理化學研究所(理研)和千葉大學病院計劃在2019年針對頭頸癌開展基於人工誘導多功能幹細胞(iPS細胞)的免疫細胞療法臨床試驗(圖1)。此次研究者發起的臨床試驗(Investigator Initiated Trial, IIT)最早可能在秋季向國家主管部門提出申請[1]。除了在醫療技術層面希望驗證安全性和有效性以外,還期望在醫療保障層面納入國家醫療保險。
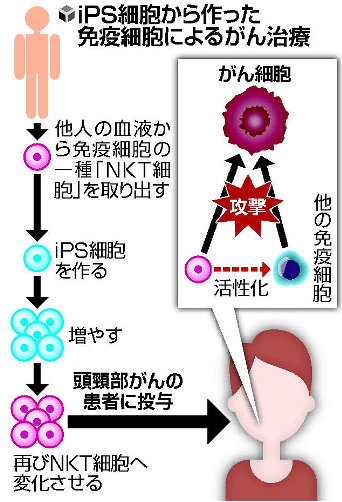
圖1 基於iPS細胞的癌症免疫細胞療法 (《讀賣新聞》)
自2014年理化學研究所首次採用iPS細胞開展對滲出性(新生血管性)年齡相關黃斑變性眼病的臨床試驗以來,基於iPS細胞的再生治療相繼在心臟病、血液病、脊髓傷害、帕金森症等領域步入臨床。藉助iPS細胞模型篩選藥物,用於治療聾-甲狀腺腫綜合症(PDS)、進行性骨化性纖維發育不良(FOP)、漸凍人症(ALS)等的臨床研究也陸續展開。2018年11月,京都大學研究團隊將iPS細胞改造成可用於下一代免疫細胞治療的細胞毒性T細胞。但iPS細胞真正走進癌症臨床治療,這將是首次。
頭頸癌(Head and Neck Cancer)約佔全體癌症病例的5-6%,是世界上第六大最常見癌症。2015年全球約共有550萬人罹患頭頸癌,約38萬人病亡。頭頸癌主要指發生在口腔、口水腺、咽部、喉部、鼻腔和鼻旁竇等易發部位的癌症,不包括大腦、眼睛、食道、甲狀腺等區域(圖2)。頭頸癌的主要代表是頭頸部鱗狀細胞癌 (HNSCC),即上述易發區域的鱗狀上皮細胞(形成黏膜的扁平細胞)癌變。鱗狀上皮細胞外面生長的腫瘤被稱作原位癌,透過該層細胞在組織深處生長的被稱作浸潤性鱗狀細胞癌。
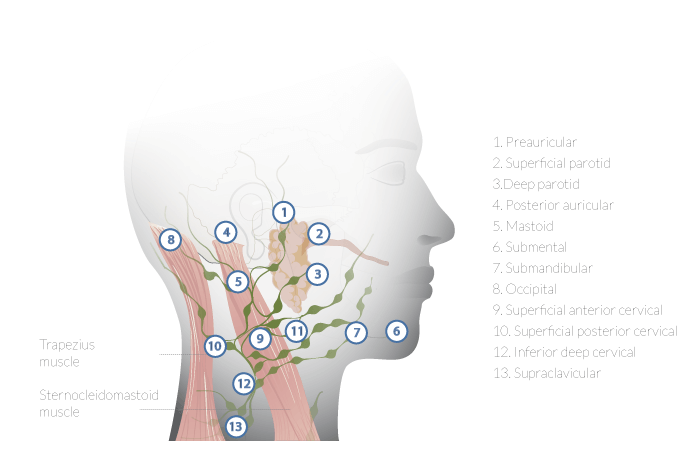
圖2 頭頸癌易發部位 (圖:FOR.org)
長期抽菸、酗酒、嗜食檳榔,以及人乳頭瘤病毒(HPV16)、巴爾病毒等都被認為是頭頸癌重要的致癌因子。目前對頭頸癌的抗癌藥物加放療的組合療法複發率超過50%,其預後取決於診斷的時間點,早期(I期)發現並接受治療的5年生存率為80%,晚期(IV期)則迅速下降到19%。頭頸癌早期症狀不很明顯,所以定期由牙醫進行口腔檢查非常關鍵。
根據臨床研究計劃,理研生命醫科學研究中心副主任古關明彥教授和千葉大學岡本美孝教授等領導的研究團隊,首先在體外對異體iPS細胞誘導分化成的NKT細胞進行大規模培養,然後將約3000萬個製備的NKT細胞注入已接受現有標準治療後仍複發的三名患者的腫瘤部位血管内。根據輸入後不良反應等情況及時調整劑量,共計輸入3回。安全性和有效性觀察確認期間為2年。
NKT細胞(natural killer T cells, 自然殺傷T細胞)是一類兼具NK細胞和T細胞部分表型及功能的細胞亞群。NKT細胞不僅會直接攻擊癌細胞,而且會激活其他免疫細胞,將先天性免疫應答和後天性免疫應答連接起來,通過整體調節機體的免疫應答來強化對癌細胞的攻擊能力(圖3)。
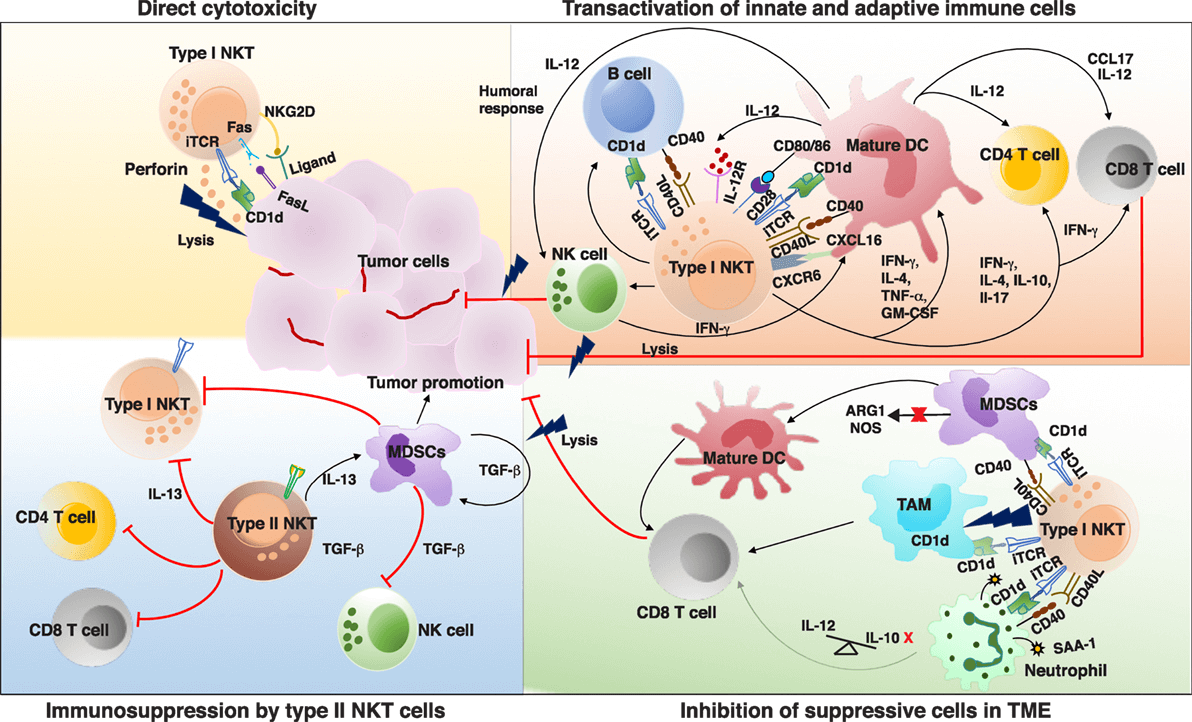
圖3 NKT細胞抗擊癌細胞主要路徑 (圖:Front.Immunol.,2017)
該研究團隊此前曾取頭頸癌患者自身的NKT細胞進行體外培養後,再回輸到患者。前臨床試驗顯示,一次回輸可讓腫瘤減小30-40%。但NKT細胞僅佔外周血T細胞的0.1%,大概1到10毫升血液中才僅含有1個NKT細胞。且培養週期長,反復培養和大量製備的難度極大。
為瞭解決大規模細胞培養問題,古關明彥教授等借道可無限增殖的iPS細胞:從健康人的血液中提取NKT細胞,製成iPS細胞進行規模化培養,然後再轉換回NKT細胞進行輸入手術。通過模式小鼠動物實驗,也證明了該技術路徑對癌細胞的抑制效果。此次臨床試驗安全性和有效性一旦確認,後續將開展對肺癌等其他適應症的臨床研究。
供稿 宋傑 東京大學博士
編輯修改 JST客觀日本編輯部
相關鏈結:
1. 《讀賣新聞》2019年1月10日新聞報導 [網路位址]