本文根據慶應義塾大學的研究成果發布資料編譯而成
日本慶應義塾大學醫學部内科學教室呼吸系統專業的福永興壹教授和石井誠副教授與慶應義塾大學協議醫院組成的研究團隊(K-CORC),調查了14家醫院截至2020年6月中旬的全部345名住院患者的基礎資訊、住院時的症狀及既往病史等資訊,分析了需要吸氧的重症化風險因素及死亡風險因素。
這345名患者中,需要吸氧的重症患者為112名(32.5%),死亡患者為23名(6.7%)。年齡中位數為54歲,男性患者佔198名(57.4%)。既往病史方面,高血壓最多,為90例(26.1%),其次是糖尿病(48例、13.9%)和高尿酸血症(28例、8.1%)。患病症狀方面,發熱(252例、73.0%)最多,其次是咳嗽(166例、48.3%)和全身疲倦(133例、39.5%)。
需要吸氧的重症化風險因素從高到低依次為慢性阻塞性肺病(COPD)並存症、住院期間出現意識障礙、呼吸困難、全身疲倦、高血壓並存症及高齡。死亡風險因素方面,除此前報告的高齡和慢性腎病外,還首次發現與高尿酸血症和痛風有關(圖1)。
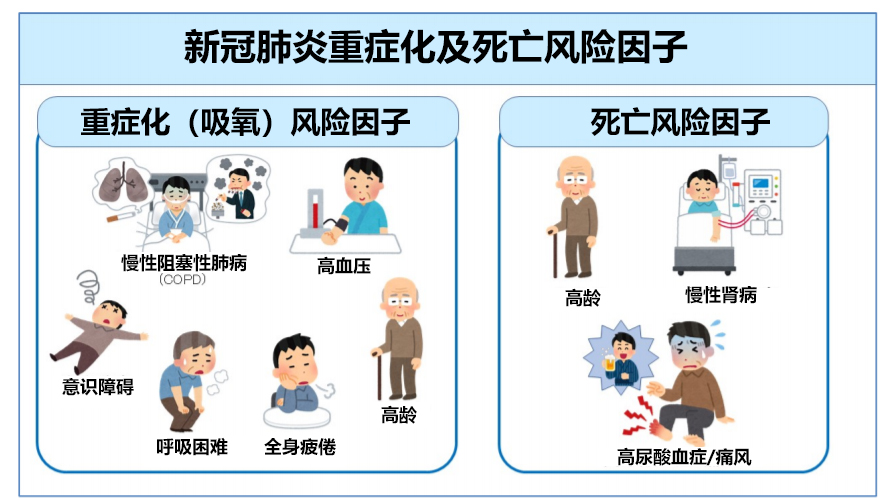
【圖1】新冠肺炎重症化及死亡風險因素
此前日本對新冠肺炎病例進行大數量分析的報告只有關於鑽石公主號遊輪乘客(約100例)的報告,以及神奈川縣内6家醫療機構的151例病例的寥寥幾篇報告。此次的報告是日本首次對遊輪以外的300多例東京首都圈感染患者實施的解析。另外,此次確認的高尿酸血症和痛風在多變量分析中為獨立的死亡風險因素,關於這一點其他各國此前均沒有報告過。
在日本,國立感染症研究所疫學中心此前以日本疫情初期(3月份之前)的患者為對象實施的解析,指出了高尿酸血症和痛風成為風險因素的可能性。當時解析的病例大約有一半是遊輪乘客或海外的感染病例,而此次的解析首次明確了日本社區獲得性感染的重症化風險。
研究發現了新冠肺炎重症化的機制。一般來說,人體感染病原體後,為了與病原體搏鬥保護身體,免疫系統會啟動,促使細胞產生名為細胞介素的蛋白質,引起發炎。但COVID-19重症病例產生的細胞介素過多,導致免疫系統失控,從而陷入了「細胞介素風暴」狀態。細胞介素風暴在肺部等多個器官過度引起發炎的話,一般就會導致患者死亡。
已知高尿酸血症會加劇發炎和氧化緊迫反應,導致與發炎和氧化壓力有關的疾病(糖尿病和類風濕性關節炎等)的死亡風險升高。關於高尿酸血症和痛風會成為新冠肺炎重症化風險因素的機制,研究認為,高尿酸血症和痛風的存在會進一步加劇新冠肺炎重症化的關鍵,也就是細胞介素風暴引起的過度發炎反應,從而增加患者死亡的風險。
論文資訊
題目:Clinical characteristics of 345 patients with coronavirus disease 2019 in Japan: a multicenter retrospective study
期刊:Journal of Infection
DOI:10.1016/j.jinf.2020.08.052
研究成果發布資料
編譯:JST客觀日本編輯部