京都大學iPS細胞研究所的金子新教授的研究團隊,開發出了提高「CAR-T細胞療法」對實體癌療效的技術。「CAR-T細胞療法」是將提高了攻擊力的免疫細胞輸入給癌症患者的一種治療方法。研究團隊對由iPS細胞製作的CAR-T細胞進行基因修飾,使其在癌症組織内部易於增殖。目前CAR-T細胞療法除血液癌外還難以獲得充分的效果,此項成果成功地擴大了CAR-T細胞療法的治療對象,同時由於不需要採集患者自身的免疫細胞,治療成本也得以降低。

利用iPS細胞提高CAR-T療法對實體癌治療效果(供圖:京都大學iPS細胞研究所)
CAR-T細胞療法通常從癌症患者身上採集負責免疫的T細胞,導入識別癌症的基因後再返回給患者。該技術已在白血病和淋巴瘤等血液癌中實際應用。這種治療方法根據患者的情況不同,有的會取得驚人的效果,但弱點也很明顯,主要有2個。
其中一個缺點是,對於實體癌,即對於那些在内髒和組織中形成的一般癌症很難獲得效果。實體癌與血液癌不同,很多癌細胞會堆積成塊,因此T細胞很難攻擊到每一個癌細胞。而且,實體癌還能將T細胞以外的其他免疫細胞作為同伴,巧妙地逃脫T細胞的攻擊。
另一個缺點是,由於CAR-T細胞使用患者自身的細胞製作,因此效率很難提高,治療費用也很高。用於血液癌的CAR-T細胞療法投入一次T細胞就大約需要3千萬日元。
金子教授與美國芝加哥大學博士後研究員上田樹(研究時為京都大學研究員)以克服上述缺點為目標共同進行了研究。
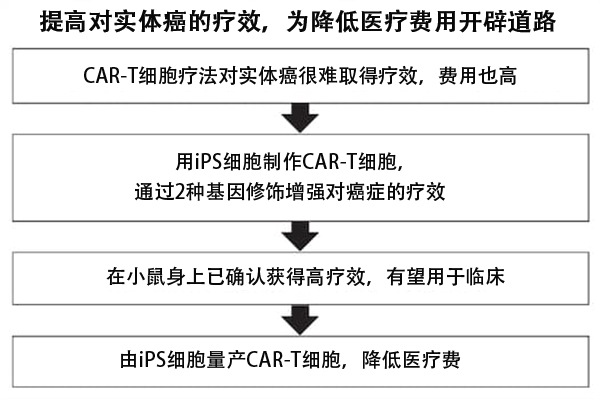
首先,研究團隊詳細調查了由人iPS細胞製作的CAR-T細胞的作用,尤其是阻止攻擊癌細胞的酶的作用。對移植了癌的小鼠施用基因修飾而使這種酶不起作用的CAR-T細胞後,癌組織内部的CAR-T細胞增加,並長時間存在。
接下來,當導入可提高CAR-T細胞功能的細胞介素蛋白質基因後,發現CAR-T細胞開始聚集在移植到小鼠腹部的癌組織上並增殖。與未導入該基因的對照組相比,聚集在癌組織中的細胞數量達到了約1000倍。
將這兩種基因修飾後的CAR-T細胞投放給移植了肝細胞癌的小鼠後,30天后仍有6成存活。而未進行這種治療的小鼠和施用隻實施了一種基因修飾的CAR-T細胞的小鼠約30天后全部死亡。
金子教授表示:「將來有望用利用iPS細胞生產的CAR-T細胞來治療實體癌」。通過動物實驗和臨床試驗如果能確認療效後,那麼這種方法將成為一種有效的晚期癌症治療方案。與現有藥物並用以提高療效的方法也有望實現。
如果能從患者以外的iPS細胞批量生產CAR-T細胞,那麼就可以降低該技術普及時的治療成本,減輕醫療財政的負擔。為此,建立起一個低成本供應iPS細胞的體制也是必須的。
日文:草鹽拓郎、《日經產業新聞》、2023/2/27
中文:JST客觀日本編輯部